CANCER DE MAMA
- Doctorado en medicina 5to año ACS X

- 20 ene 2021
- 5 Min. de lectura
Actualizado: 21 ene 2021

La mama está formada por 10 o 20 secciones llamados lóbulos. Cada lóbulo está dividido en secciones más pequeñas llamadas lobulillos. Los lobulillos contienen las glándulas encargadas de producir la leche durante la lactancia. La leche fluye del lobulillo al pezón por unos tubos llamados ductos. El espacio entre los lobulillos y los ductos está lleno de grasa y tejido fibroso.
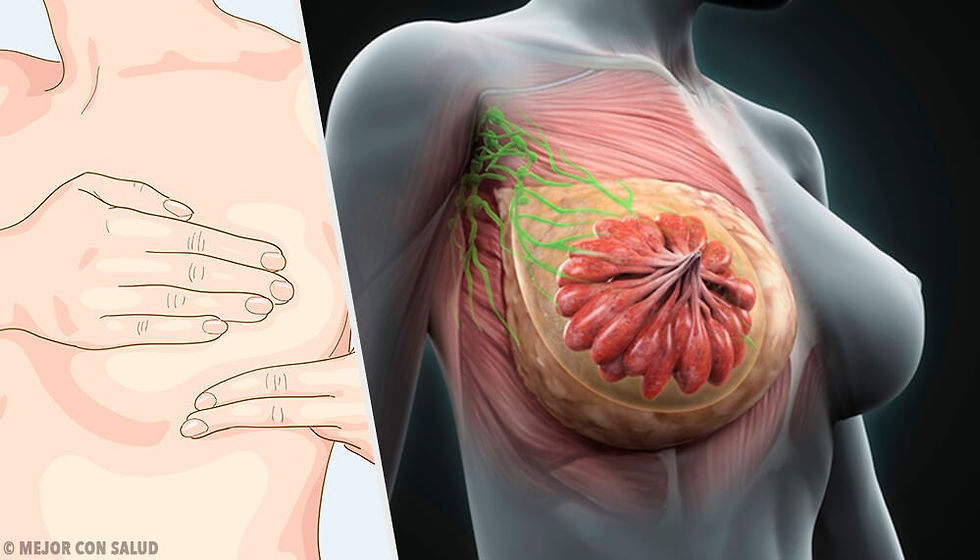
Además, las mamas tienen vasos linfáticos que van a unos órganos pequeños redondos, los ganglios linfáticos, que tienen como función la protección, atrapan bacterias, células tumorales y otras sustancias nocivas (los vasos y ganglios linfáticos están presentes por todo el cuerpo).
El cáncer de mama consiste en la proliferación acelerada e incontrolada de células del epitelio glandular. Son células que han aumentado enormemente su capacidad reproductiva.
Las células del cáncer de mama pueden diseminarse a través de la sangre o de los vasos linfáticos y llegar a otras partes del cuerpo. Allí pueden adherirse a los tejidos y crecer formando metástasis. El cáncer de mama puede aparecer en mujeres y hombres, pero más del 99% de los casos ocurre en mujeres.
FACTORES DE RIESGO MAS IMPORTANTES
Género femenino
Exposición a radiaciones ionizantes
Edad avanzada
Tener pocos hijos
Predisposición genética (antecedentes familiares o mutaciones en ciertos genes)
Historia de hiperplasia atípica
Obesidad
Exposición a estrógenos
Alcohol

SINTOMAS DEL CANCER DE MAMA
Hoyuelos en la piel de la mama o engrosamiento del tejido mamario
Un pezón invertido
Erupción en el pezón
Secreción del pezón
Hinchazón o un bulto en la axila
Dolor o molestia en el seno que no desaparece
Enrojecimiento de la piel
Engrosamiento de la piel

CONTROLEMOS EL CANCER DE MAMA
La OMS promueve la lucha contra el cáncer de mama en el marco de programas nacionales amplios de control del cáncer que están integrados con las enfermedades no transmisibles y otros problemas relacionados.
El control integral del cáncer abarca la prevención, la detección precoz, el diagnóstico y tratamiento, la rehabilitación y los cuidados paliativos.
¿COMO SE PUEDE PREVENIR?
El control de factores de riesgo específicos modificables, así como una prevención integrada eficaz de las enfermedades no transmisibles que promueva los alimentos saludables, la actividad física y el control del consumo de alcohol, el sobrepeso y la obesidad, podrían llegar a tener un efecto de reducción de la incidencia de cáncer de mama a largo plazo.
EN CASO DE PADECERLO, ¿COMO PUEDO DETECTARLO DE MANERA PRECOZ?
La detección precoz con vistas a mejorar el pronóstico y la supervivencia del cáncer de mama sigue siendo la piedra angular del control de este tipo de cáncer.
Existen dos métodos de detección precoz:
El diagnóstico precoz o el conocimiento de los primeros signos y síntomas en la población sintomática, para facilitar el diagnóstico y el tratamiento temprano.
El cribado, es decir, la aplicación sistemática de pruebas de tamizaje en una población aparentemente asintomática. Su objetivo es detectar a las personas que presenten anomalías indicativas de cáncer.
AUTOEXPLORACION MAMARIA




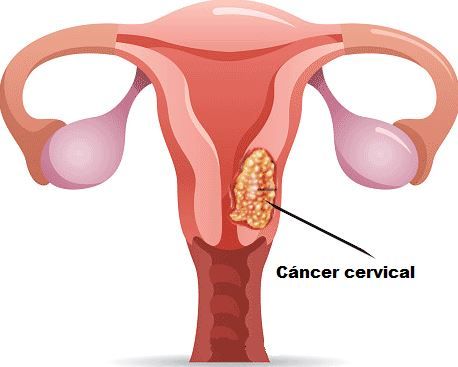
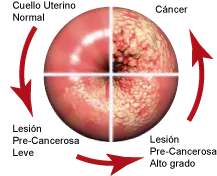
El aparato reproductor femenino está constituido por ovarios, trompas de Falopio, útero, cuello uterino y vagina. El cérvix o cuello uterino es la parte fibromuscular inferior del útero. Mide unos 3-4 cm de longitud, aunque varía según la edad, número de partos y momento del ciclo menstrual.

Se divide en dos partes. La más cercana al cuerpo uterino se llama endocérvix cubierto por un epitelio cilíndrico productor de moco y la más cercana a la vagina es el ectocérvix o exocérvix cubierta por un epitelio plano. La mayoría de los tumores se localizan en la unión entre el exocérvix y el endocérvix.
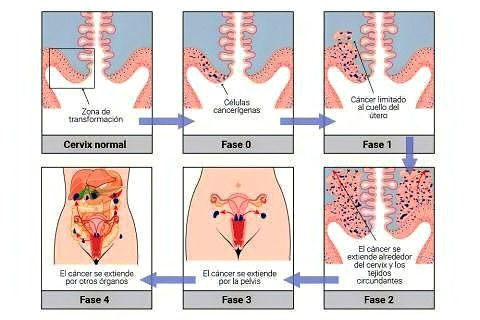
El cáncer de cérvix se inicia cuando las células sanas de su superficie comienzan a dividirse de manera descontrolada. Estos cambios condicionan anomalías, no necesariamente cancerosas. Estos son los primeros pasos que pueden dar lugar a la formación de un cáncer.

En los estadios tempranos la enfermedad es con frecuencia asintomática.
Los síntomas más precoces incluyen:
· Sangrado genital anómalo (irregular/intermitente).
· Sangrado tras relaciones sexuales o durante el examen ginecológico.
· Flujo maloliente, es muy inespecífico, pero puede ser indicativo de vaginitis o cervicitis.
CAUSAS

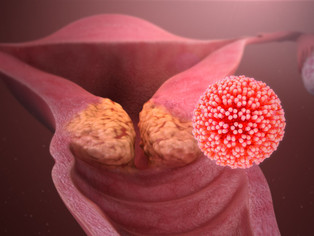
La infección crónica del VPH es la causa fundamental en más del 99% de los casos de cáncer de cérvix. Se consideran factores de riesgo todos aquellos relacionados con la adquisición de la infección.
El VPH es la infección de transmisión sexual más común y la mayoría de la población sexualmente activa entra en contacto con el virus a lo largo de su vida. La infección es asintomática así que muchos de los infectados lo desconocen y por lo tanto lo pueden transmitir.
Hasta un 90% de las infecciones por VPH se eliminan sin tratamiento durante los primeros dos años y sólo aquellas que se cronifican pueden dar lugar a lesiones precancerosas que progresen a cáncer invasivo.

Factores de Riesgo:
Número de partos: el riesgo de cáncer cervicouterino aumenta con el mayor número de partos.
Tabaquismo: duplican su riesgo respecto a las no fumadoras.
Coinfección por el VIH u otros agentes de transmisión sexual, tales como el herpes simple 2, Chlamydia tracomatis y Neisseria gonorrhoeae.
Uso a largo plazo (>5 años) de anticonceptivos orales, porque suele llevar asociado no usar métodos barrera.
Clasificación del cáncer de cérvix
Existen muchos sistemas en el mundo para clasificar y denominar los tumores pre malignos del cuello uterino tomando como base la citología y la histología.
Profilaxis

La profilaxis primaria se denomina a aquellas medidas aplicadas a personas sanas con intención de evitar la adquisición de la enfermedad.
Vacunación frente al VPH: al evitar la infección persistente y el desarrollo de lesiones preneoplásicas, se considera la mejor estrategia. Estas vacunas son realizadas a partir de la cubierta o cápsula del virus, constituidas por proteínas, entre ellas L1. Las tres vacunas están compuestas por estas proteínas L1, elaboradas a partir de DNA recombinante, que se unen entre sí de manera muy similar a la que está el VPH en la naturaleza; pero sin material genético viral (DNA viral). No pueden dar lugar a una infección u oncogénesis, pero si son capaces de producir anticuerpos protectores exclusivamente contra los subtipos de VPH incluidos en la vacuna.
Otras medidas de profilaxis primaria incluyen la abstinencia sexual, la monogamia o el uso de preservativos. Es importante destacar que el uso de preservativos reduce el riesgo entre un 60-70%, pero no protege zonas genitales no cubiertas y dependiendo del tipo de relación sexual zonas que estén potencialmente infectadas.
La profilaxis secundaria se define como la serie de medidas encaminadas a detectar la enfermedad en estadios precoces y por lo tanto un momento en el que con una serie de medidas adecuadas se puede impedir su progresión. Para el cáncer de cérvix esto implica un programa de cribado que incluye diferentes pruebas.

Citología mediante técnica de Papanicolaou: implantada desde los años 40 es una técnica fundamental dentro del programa de cribado consiguiendo una importante reducción de la morbimortalidad por cáncer de cérvix, hasta en un 70%.
Para la realización de esta prueba no es precisa ninguna preparación específica, pero si se dan ciertas recomendaciones que incluyen:
Evitar la realización de la prueba durante el ciclo menstrual
Evitar tener sexo vaginal 2-3 días antes
Evitar uso de tampones, cremas vaginales, lubricantes o medicación vía vaginal 2-3 días antes
Evitar duchas vaginales 2-3 días antes.

Detección del VPH: tiene mayor sensibilidad que la citología y también alta especificidad. La combinación del Papanicolaou y la detección del VPH permite disminuir la tasa de falsos positivos.
Utilidad de la vacunación contra VPH como método de profilaxis secundaria:
- Si la lesión ha sido producida por un subtipo de VPH no incluido en la vacuna esta protegerá contra otros tipos
- Si la lesión ha sido producida por un subtipo de VPH incluido en la vacuna esta protegerá control el resto de los subtipos.
- Si la lesión es producida por un subtipo de VPH vaginal la vacuna conseguirá protección contra la reinfección/reactivación.

















Comentarios